Leitlinien
Raumlufttechnische Anlagen in Krankenhäusern
17.07.2002
Krankenhaushygienische Leitlinien für die Ausführung und den Betrieb von raumlufttechnischen Anlagen (RLT-Anlagen) in Krankenhäusern
Verantwortlich:
DGKH, Deutsche Gesellschaft für Krankenhaushygiene e.V.
SGSH, Schweizerische Gesellschaft für Spitalhygiene
ÖGHMP, Österr. Ges. für Hygiene, Mikrobiologie und Präventivmedizin
Arbeitskreis RLT-Anlagen
Kontakt: ruediger.kuelpmann@hslu.ch
Vorwort
In der Verantwortung der drei Fachgesellschaften DGKH, SGSH und ÖGHMP hat sich eine interdisziplinäre „Arbeitsgruppe RLT-Anlagen” aus den Fachgebieten Hygiene, Mikrobiologie und Ingenieurwesen mit dem Ziel zusammengefunden, einheitliche Empfehlungen für Richtlinienarbeiten, bzw. direkt für die Planung, den Bau und den Betrieb von raumlufttechnischen Anlagen in Krankenhäusern und Einrichtungen für ambulante Operationen zu definieren.
Als Basis für die Beurteilung der Rolle der Raumluft als Infektionsquelle wurde der Stand des Wissens in einer Übersichtsarbeit über die Fachliteratur der vergangenen vier Jahrzehnte begleitend ermittelt [1]. Im Ergebnis gibt es über die Rolle von RLT-Anlagen bei der Prävention postoperativer Infektionen im OP-Gebiet nur wenige verlässliche Daten. In der Fachliteratur sind – ausser bei strikt aseptischen Eingriffen mit Implantationen grosser Fremdkörper – keine gesicherten Nachweise dafür vorhanden, dass die Luft als Kontaminationsweg für endemische postoperative Infektionen im Operationsgebiet (i.Ggs.z. epidemischen) eine relevante Infektionsgefährdung darstellt.
Für den Patienten kommt als Infektionsquelle vorrangig seine körpereigene Flora (endogene Infektion), gefolgt von exogenen Erregerquellen wie z.B. Spüllösungen oder die körpereigene Flora des Personals (exogene Infektion) in Frage.
Die Empfehlungen der vorliegenden Leitlinie haben in erster Linie zum Ziel, krankenhaushygienisch bedarfsgerecht zu sein. Ausserdem soll ihre Umsetzung anwendungsfreundlich sein und die Grundlage für eine wirtschaftliche Ausführung der RLT-Anlagen und deren sicheren Betrieb geben. Abschliessend wird auf die Rahmenbedingungen für die hygienische Überwachung hingewiesen.
Die im Folgenden ausgeführten Empfehlungen sind in fünf Themenschwerpunkte untergliedert:
- Aspekte der Luftreinheit
- Aspekte der Behaglichkeit und des Arbeitsschutzes
- Aspekte des Betriebes und der Kosten
- Aspekte der Schulung
- Qualifizierung und Requalifizierung
1. Einleitung
Die Sicherung der Asepsis zur Vermeidung postoperativer Infektionen im OP-Gebiet ist seit Ende des 19. Jahrhunderts etablierte Praxis. Mit der Installation von RLT-Anlagen - begonnen um 1960 - wurde versucht, auch die Luft in das Konzept der Asepsis im OP einzubeziehen. Damals waren aber Klimaanlagen noch selten und, wenn überhaupt vorhanden, waren sie manchmal sogar Ursache für aerogene Infektionen. Statt die von den im OP-Saal anwesenden Personen abgegebenen Mikroorganismen durch Verdünnung mit reiner Primärluft niedrig zu halten, erwiesen sie sich in vielen Fällen als Quelle für eine Kontamination der zugeführten Luft.
Aussenluftansaugung über bioaerosolreichen Arealen (Pflanzenbewuchs), ungenügende und feucht verschmutzte Vorfilter, mikrobielles Wachstum fördernde Bedingungen in Kühler- und Luftbefeuchterkomponenten, Kanalsysteme mit hygienisch problematischen Innenisolationen und ungenügende Endfilter waren dafür verantwortlich. Krankenhaushygieniker und Anlagenplaner haben in der Folge diese Schwachstellen für RLT-Anlagen in Krankenhäusern erkannt und durch punktuelle Verbesserungen behoben.
Erst vor etwa 10 Jahren wurden diese Mängel zusätzlich auch als Risikofaktor für gesunde Menschen in klimatisierten Räumen entdeckt. Befindlichkeitsstörungen durch Allergien, Zugerscheinungen und mehr oder weniger unterschwellige Geräuschbelästigungen wurden mit einer Reihe von anderen Baumängeln als „Sick Building Symptome“ erkannt.
Seither wurden nicht nur die Mängel an den RLT-Anlagen weiter bekämpft, sondern auch die baulichen Randbedingungen stark verbessert. Dazu gehören vor allem energetische Massnahmen wie bessere Wärmedämmung der gesamten Gebäudehülle, flexibler Sonnenschutz der transparenten Bauteile und die Ankopplung der thermischen Speichermassen der Gebäude an die bewohnten Räume. Dies hat in der Summe zur Folge, dass die Heizungs-, Lüftungs- und Klima-Anlagen (HLK-Anlagen) nicht mehr zur Kompensation von architektonischen Mängeln herhalten müssen und daher entsprechend kleiner, sorgfältiger und hygienisch einwandfrei geplant und gebaut werden können.
In diesem Zusammenhang wurde der Begriff „Sanfte Klimatechnik“ geprägt. Ihre Anwendung ist auch im Krankenhausbau möglich und aus vielerlei Gründen dringend geboten. In der vorliegenden Leitlinie sind daher die diesbezüglichen Aspekte integriert.
1.1 Klimatisierung und Infektionsprophylaxe
Unter Berücksichtigung der derzeitigen technischen Möglichkeiten, des Erkenntnisstandes zur Bedeutung von RLT-Anlagen zur Infektionsprophylaxe [1] und zur Gewährleistung arbeitsmedizinischer Standards in OP-Einheiten ist die Entscheidung für Einsatz und Auswahl von RLT-Anlagen in enger Abstimmung zwischen Krankenhaushygieniker, Kliniker und Planer vorzubereiten. Dabei sind folgende Gesichtspunkte zu berücksichtigen:
- Es gibt keine klinischen oder mikrobiologischen Studien, mit denen die Luft als relevantes Erregerreservoir für endemische POI ohne Implantation grosser Fremdkörper (wie also z.B. Gelenke) belegt werden könnte.
- Es gibt hinreichende Daten dafür, dass die Luft bei Operationen mit Implantation grosser Fremdkörper als Erregerreservoir für endemische POI von Bedeutung ist. Wie gross die Bedeutung der Luft bei diesen Eingriffen im Vergleich zu endogenen Erregerreservoiren ist, kann aus den vorhandenen Studienergebnissen nicht abgeleitet werden.
- Es gibt überzeugende Daten dafür, dass eine Kontamination der Luft im unmittelbaren Bereich von OP- und Instrumententisch eine direkte oder indirekte Kontamination des OP-Feldes zur Folge hat.
- Es gibt eine Vielzahl dringender Hinweise dafür, dass die Luft bei der Erregerübertragung während der OP im Zusammenhang mit epidemischen POI von grosser Bedeutung sein kann; es handelt sich aber insgesamt um seltene Ereignisse.
- Es gibt weder aus klinischen noch aus mikrobiologischen Studien einen einzigen Hinweis darauf, dass die Luft in den an den OP-Saal angrenzenden oder sogar in den entfernter liegenden Räumen der OP-Abteilung einen Einfluss auf das postoperative Wundinfektionsrisiko hat.
1. 2 Alte und neue Randbedingungen
Zur Beurteilung raumlufttechnischer Anlagen nach allgemeinen hygienischen (d.h. nicht nach speziell krankenhaushygienischen) Gesichtspunkten müssen heute zuerst die baulichen Randbedingungen betrachtet werden. In älteren thermisch noch nicht sanierten Gebäuden hat die herkömmliche Klimatechnik einen ungleich höheren Stellenwert als in einem thermisch zeitgemäß erstellten Gebäude, das nur wenig künstliche Klimatisierung benötigt, um komfortable Verhältnisse sicher zu stellen. Die mit der „Sick Building“- Erfahrung und mit den Energiegesetzen ausgelösten Verbesserungen führten inzwischen auch zu einem neuen Hygienestandard für Büroklimaanlagen. Dieser Standard wird beispielsweise seit 1998 mit der VDI-Richtlinie 6022 beschrieben und findet in der Praxis bereits breite Akzeptanz. Mit wenigen Ausnahmen ist er auch im Krankenhaus ausreichend. Zusätzliche Empfehlungen für RLT-Anlagen im Krankenhaus sollten sich daher nur noch auf Spezialräume beziehen.
Die speziellen Anforderungen sollten möglichst lokal gelöst werden und können so einem zukünftigen Wandel besser angepasst werden. Dies betrifft z.B. lokal erhöhte Luftvolumenströme mit Umluftanteilen und Schwebstofffiltern oder lokal erhöhte Außenluftraten zur Beseitigung von Luftfremdstoffen, wie insbesondere Narkosegasen, ggf. Desinfektionsmitteldämpfen oder extremen Geruchsbelästigungen.
Für bestehende ältere Anlagen, bei denen zeitgemässe lokale Schutzkonzepte fehlen, gelten zwangsläufig immer noch die alten Regeln. Durch kleinere Massnahmen können aber auch hier Vereinfachungen vorgenommen und niedrigere Betriebskosten bei gleichzeitiger Steigerung der Qualität realisiert werden.
1.3 Neue Konzepte
Auch bei Krankenhausklimatisierungskonzepten sollte wie bei der Sanften Klimatechnik eine konsequente Aufgabentrennung für den jeweiligen Heiz-, Kühl- und Lüftungsbedarf anlagentechnisch umgesetzt werden. Was bisher mit grossen klimatisierten Volumenströmen an Heiz- und Kühlarbeit geleistet wurde, kann in vielen Fällen mit dem Ergebnis verbesserter Behaglichkeit durch geheizte und gekühlte Oberflächen ersetzt werden. Dazu können mit wasserführenden Rohrregistern bestückte Decken, Fussböden und teilweise auch Wände benutzt werden [2].
Luft soll primär nur noch zur Sauerstoffversorgung, zum Abtransportieren von Feuchte, Gerüchen und Schadstoffen sowie in bestimmten Bereichen zum Infektionsschutz verwendet werden. Dadurch können in vielen Fällen die Investitionskosten und der Platzbedarf für RLTAnlagen reduziert werden. In jedem Fall werden aber die Betriebskosten deutlich gesenkt; denn es sind die Aussenluftraten, die die Investitions- und Betriebskosten von RLT-Anlagen massgeblich bestimmen [3].
Für Nebenräume von OP-Abteilungen wurde der oft grosse raumlufttechnische Aufwand schon in den 70er Jahren kritisiert. Nachdem es keine Belege für eine Auswirkung dieser Maßnahmen auf das postoperative Infektionsrisiko gibt, ist es heute nicht mehr zu vertreten, dass ein relativ hoher raumlufttechnischer Aufwand für raumlufthygienisch untergeordnete Räume wie Korridore, Ein- und Ausleitungsräume weiterhin aufrecht erhalten wird.
Mit Ausnahme von Räumen mit speziellen Anforderungen an die Lufthygiene kann daher die Lüftung grundsätzlich auf den erforderlichen Aussenluftbedarf reduziert werden, weil sie fast keine Heiz- und Kühlfunktionen mehr zu übernehmen hat. Wie bei der zeitgemässen Sanften Klimatechnik soll mit Luft nur noch gelüftet werden; geheizt und gekühlt wird mit geheizten und gekühlten Bauteilen (Fussböden, Decken, Wände). Zum Beispiel kann schon mit einem auf komfortable 20°C gekühlten Fussboden eine Kühllast bewältigt werden, die bei reinen Lüftungsanlagen einen vierfachen Luftwechsel mit aufwendig klimatisierter Luft notwendig macht.
Der bedeutend geringere Platzbedarf für die Bauteilkühlung lässt es zu, die verbleibenden Lüftungsinstallationen ohne platzbedingte Kompromisse und damit auf einem hohen Qualitätsstandard auszuführen.
Räume mit höchsten Anforderungen an die Lufthygiene müssen ebenfalls nur mit dem erforderlichen personen- bzw. flächenbezogenen Aussenluftvolumenstrom versorgt werden. Die Realisierung der erforderlichen Raumzonengrösse mit höchster Luftreinheit, also im OP-Raum der OP- und Instrumententischbereich (sog. Schutzbereich), soll dann als dynamische Abschirmung mit turbulenzarmer Verdrängungsströmung und raumweise wirksamen Umluftreinigungssystemen erfolgen. Der hierfür erforderliche Luftstrom setzt sich also zu einem erheblichen Teil aus gefilterter, raumweise getrennter Umluft zusammen.
2. Leitlinie zu Aspekten der Luftreinheit
2.1 Allgemeine Anforderungen
Die Zuluft muss mit Filtern der Klassen F8 oder F9 filtriert werden (EN779). Als Vorfilter können die Klassen F5 bis F7 empfohlen werden [4]. Der Dichtsitz aller F-Filter muss - i.Ggs.z. den Empfehlungen der EN779 - die Anforderungen für Filter der Klasse F9 erfüllen (mit der Möglichkeit, Filterkombinationen den Standzeiterfahrungen entsprechend zu ändern).
Durch eine effektive zweistufige Aussenluftfiltrierung wird der Staubeintrag in die Zuluftaufbereitungsaggregate, in das Kanalsystem und in die raumlufttechnisch versorgten Räume herabgesetzt.
Dies wirkt sich u.a. positiv auf die notwendigen Wartungsarbeiten und -intervalle (z.B. die Standzeiten endständiger Schwebstofffilter) aus und ist deshalb aus betriebswirtschaftlichen Gründen sinnvoll. Das Abwägen von Filterstandzeiten, Ersatzkosten, ansteigendem Luftwiderstand und entsprechendem Stromverbrauch ist eine Aufgabe der ökonomisch-ökologischen Betriebsoptimierung [5].
Die erste Filterstufe muß durch geeignete Massnahmen vor Aussenluftfeuchten über 85% r.F. geschützt werden [6]. Nach der zweiten Filterstufe dürfen nur noch trockene Wärmeübertrager, leicht zu reinigende Luftleitungen, Regelorgane und Luftdurchlässe folgen.
Bei RLT-Anlagen mit einstufiger Filtrierung muss sichergestellt sein, dass bauartbedingt kein Partikeleintrag nach der Filterstufe durch die Komponenten der RLT-Anlage mehr möglich ist und ein dichtes Kanalsystem zwischen Filter und Ventilatorsaugseite gemäss Eurovent 2/2 Klasse C vorliegt [7].
Die Volumenströme und Luftdurchlässe müssen so ausgelegt und angeordnet werden, dass in den Räumen eine hohe Lüftungseffektivität erreicht wird [8]. Genügt der zum Frischluftersatz notwendige Aussenluftstrom [9] nicht gleichzeitig zur Abfuhr der Wärmelasten, so kann er geringfügig erhöht werden bzw. soll die Möglichkeit der Bauteilkühlung erwogen werden [10].
2.2 OP-Abteilung
2.2.1 OP-Räume
Angestrebt ist, die mikrobielle Kontamination des OP-Situs durch die Luft so weit wie möglich zu reduzieren. In OP-Räumen soll deshalb der Bereich von OP- und Instrumententisch (= Schutzbereich) durch eine stabile Strömung aus schwebstoffgefilterter Luft gegenüber der übrigen Umgebung separiert werden. Der Schutzbereich wird damit von nahezu keimfreier Luft überflutet und von der übrigen Umgebung dynamisch abschirmt, also auch gegen die von den anwesenden Personen abgegebenen mikrobiell besiedelten Hautpartikel. Dieses Prinzip wird im folgenden als dynamische Schutzbereichshaltung bezeichnet [11]. Möglicherweise können künftige Entwicklungen für die OP-Kleidung (inkl. Bereichskleidung) den diesbezüglich erforderlichen Lüftungsaufwand reduzieren.
Als geeignete Strömungsform ist eine vertikale, turbulenzarme Verdrängungsströmung (TAV) mit einem primären Turbulenzgrad von < 5 % anzusehen [12]. Geeignete Luftdurchlässe sind sogenannte TAV- bzw. LAF- Decken (nach dem amerikanischen Laminar Air Flow), z.B. mit Gewebeauslass, die über dem Schutzbereich angeordnet sind. Die erforderliche Grösse der TAVDecken ergibt sich aus der notwendigen Schutzbereichsgrösse und den strömungstechnischen Randbedingungen für die kolbenartige Luftströmung der Zuluft.
Um einen adäquaten Schutz von OP- und Instrumententisch zu erreichen, soll ein Schutzbereich der Grösse von ca. 2.8 m x 2.8 m angestrebt werden. Das erfordert in der Regel eine TAVDeckengrösse von den Abmessungen 3.2 m x 3.2 m. Dicht an die aktiven Abströmflächen angrenzende Schürzen von mindestens 5 bis 50 cm Länge sind dabei unverzichtbar [13].
Als endständige Filterstufe werden Schwebstofffilter der Klasse H 14 empfohlen (EN 1422) [14].
Die Abscheideleistung intakter Filter tieferer Klassen (H10 bis H13) wäre zwar für das Zurückhalten von Mikroorganismen ausreichend; sie können aber nicht oder nur mit grossem Aufwand auf allfällige Leckagen getestet werden (VDI 2083/3) [15].
Die mit physikalischen Methoden gut qualifizier- und requalifizierbare Schutzwirkung und die gute Visualisierung der Schutzbereichsgrenzen (z.B. für Zwecke der Personalschulung) lässt es zu, dass alle übrigen Räume der gesamten OP-Abteilung mit einer gewöhnlichen Komfortklimatisierung (Grundlüftung plus Flächentemperierung) ausgestattet werden können [2]. Diese weist nur noch ihrer Umgebung gegenüber einen statischen Schutzdruck auf, was dank verschlossener Fenster und Türen mit mindestens passiver Schleusenfunktion keinen besonderen, technischen Aufwand erforderlich macht.
Um den speziellen krankenhaushygienischen Erfordernissen zu entsprechen, ist die nachfolgend dargestellte Möglichkeit der Anwendung einer einfachen und kostenreduzierenden Komfortklimatisierung in allen weiteren Räumen der gesamten OP-Abteilung jedoch nur in Verbindung mit der o.g. dynamischen Schutzbereichshaltung mit TAV-Decken für alle OP-Arbeitsplätze zu verstehen.
Abbildung: Bisherige Luftreinheitsbereiche (Deutschland, Schweiz, Österreich) im Vergleich mit dem neuen Konzept // 1 Sterilgutverteilung / 2 Ein/Ausleiten / 3 Korridor / 4 Nebenräume/Schleusen / 5 Material rein / 6 Material unrein
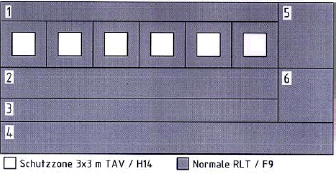
Leitlinien-Konzept mit nur zwei Reinheitsstufen
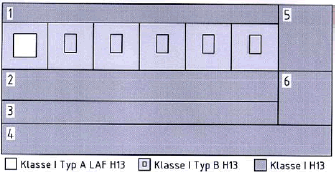
Altes Konzept nach DIN 1946/4 (als Beispiel mit einem I A-OP)

Konzept nach SKI 35 /87 (als Beispiel mit einem Klasse I-OP)
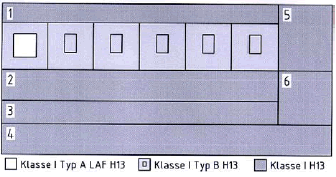
Konzept nach Ö 6020- 1 (als Beispiel mit einem Klasse I-OP)
In der Regel sollen sterile Instrumente und Materialien für die Operation im dynamisch abgeschirmten Schutzbereich (d.h. unter der TAV-Decke) hergerichtet werden. Sollte davon abgewichen werden, müssen in den jeweiligen Vorbereitungsbereichen die gleichen hygienischen Bedingungen sichergestellt werden (z.B. TAV-Nischen für fahrbare Instrumenten- und Materialtische).
2.2.2 Korridore zur Sterilgutversorgung
Die Korridore zur Sterilgutversorgung der OP-Räume müssen bei geschlossenen Türen und Fenstern nach aussen hin einen statischen Überdruck aufweisen. Der Krankenhaushygieniker legt in Abhängigkeit der Verpackungsart (offene Lagerung, d.h. im Regal, und/oder geschlossene Lagerung, d.h. im Schrank) und der Verweildauer des Lagergutes fest, ob als Endfilterstufe als Normalfall die Klasse F9 ausreicht, oder ob allenfalls Schwebstofffilter eingesetzt werden müssen (z.B. H10 bis H14). Wenn Filter der H-Klasse gefordert werden, sollten diese adäquaterweise nicht wie die F-Filter im Zentralgerät, sondern als endständige Filter in den Luftdurchlässen eingebaut werden.
Den OP-Räumen gegenüber können die Korridore zur Sterilgutversorgung einen Überdruck aufweisen, weil dort die Luftkeimbelastung wegen der höheren Personendichte wesentlich höher liegt und weil der Schutzbereich innerhalb der OP-Räume durch die dynamische Abschirmung der TAV-Decken gegen eindringende Kontaminationen genügend abgesichert sind.
Zusammenfassend garantiert der mittels TAV dynamisch abgeschirmte Schutzbereich im OPRaum den höchsten Reinheitsgrad der Luft, während die zweithöchste Stufe der Reinheit für die Sterilgutversorgung zur Verfügung steht und sämtliche übrigen Räume der OP-Abteilung untereinander keine Massnahmen zur Schutzdruckhaltung verlangen (siehe oben ‚OP-Räume‘).
2.2.3 Unmittelbar an den OP-Raum angrenzende Vorräume
Da der hohe Aussenluftstrom für die Anästhesie (mindestens 800 m³/h bis 1200 m³/h) entweder im OP–Raum oder in der Ein- und Ausleitung benötigt wird, bietet sich eine Zuluftversorgung dieser Vorräume durch einfache Überströmung aus den OP-Räumen an. In den Vorräumen wird sie zum Bilanzausgleich der zugeführten Aussenluft als Abluft weggeleitet.
2.2.4 Übrige Räume und Bereiche einer OP-Abteilung
Wenn RLT-Anlagen vorgesehen werden, genügt ein personen- bzw. prozessbezogener Aussenluftvolumenstrom von 50 m³/hP mit einer zentral angeordneten Endfilterstufe der Klasse F9 als komfortbedingte Grundlüftung. Fenster in Aufenthalts- und Arbeitsräumen, die geöffnet werden können, müssen durch Insektengitter gesichert sein.
2.3 Therapie- und Pflegeräume
2.3.1 Normalpflegestationen
Aus klimaphysiologischen (z.B. Behaglichkeit) oder aus energetischen Aspekten (z.B. zur Wärmerückgewinnung) kann eine mechanische Lüftung sinnvoll sein. Dann muss sie den allgemeinen Anforderungen genügen. Normalerweise jedoch ist eine natürliche Fensterlüftung ausreichend.
2.3.2 Intensivtherapiestationen
Wenn für internistische bzw. anästhesiologisch-chirurgische Intensivstationen eine RLT-Anlage eingebaut werden soll, genügt als Endstufe der Zuluftfiltrierung die Filterklasse F9.
Da es aber möglich ist, dass auch Patienten mit potentiell aerogen übertragbaren Infektionen (z.B. offene Tuberkulose der Atemwege, Varizellen-Pneumonie, virale hämorrhagische Fieber) auf Intensivstationen versorgt werden, muß die Notwendigkeit einer RLT-Anlage zur Verdünnung des Luftkeimpegels und/oder zur statischen Unterdruckhaltung sowie einer aktiven Schleuse [16] vom zuständigen Krankenhaushygieniker entschieden werden [17-22]. Wenn diese Räume raumlufttechnisch versorgt werden, soll - zum Schutz der Personen in anderen Räumen des Gebäudes bei möglichen Funktionsstörungen der RLT-Anlage - eine wirksame Abluftfiltrierung (H13) sichergestellt werden.
2.3.3 Spezialeinheiten für hämatologisch-onkologische Patienten mit starker Immunsuppression
Hämatologisch-onkologische Patienten, bei denen es im Rahmen der Therapie zu einer extremen Immunsuppression kommt, sollen in der Phase der schweren Granulozytopenie (<1000 Leukozyten/µl bzw. <500 Granulozyten/µl) zur Aspergillose-Prävention in Räumen mit nahezu keimfreier Zuluft versorgt werden [23]. Demnach wird eine mechanische Lüftung der Patientenzimmer mit schwebstoffgefilterter Zuluft als notwendig angesehen, um eine keimarme Zuluft - insbesondere frei von Aspergillussporen - zuführen zu können. Zusätzlich muss ein statischer Schutzdruck gegenüber der Raumumgebung aufrecht erhalten werden, damit es beim Öffnen der Türen nicht zum Einströmen von Luft mit normaler Keimzahl aus der Umgebung kommen kann; dies wird durch eine sog. passive Schleuse [16] als Überströmschleuse unterstützt.
2.3.4 Infektionskrankenpflege
Für die Versorgung und Pflege von Patienten mit bestimmten übertragbaren Krankheiten gibt es keine besonderen Anforderungen an die Klimatechnik (z.B. Patienten mit Salmonellose oder Hepatitis). Bei potentiell aerogen übertragbaren Krankheiten (offene Tuberkulose der Atemwege, Varizellen-Pneumonie, virale hämorrhagische Fieber) sollten Massnahmen zur Verdünnung des Luftkeimpegels und/oder der statischen Unterdruckhaltung, sowie eine aktive Schleuse vorgesehen werden [16-22]. Bei Umbausituationen mit eingeengten Platzverhältnissen muss mit dem zuständigen Krankenhaushygieniker eine adäquate Lösung gesucht werden (siehe oben 'Intensivtherapiestationen').
2.4 Endoskopische Diagnostik und bildgebende Verfahren
Aus der Sicht der Infektionsprävention ist für die endoskopische Diagnostik und für bildgebende Verfahren wie Röntgen, CT, MRI und Angiografie eine raumlufttechnische Versorgung der Räume nicht zwingend erforderlich. Im Rahmen der bildgebenden Verfahren wird es aber zu einer Zunahme invasiver Techniken, z.B. auch mit Implantation von Fremdmaterial, kommen. In Abhängigkeit von der Art der interventionellen Verfahren ist abzuwägen, mit welcher Infektionsgefährdung zu rechnen ist; die RLT-Anlagenkonzepte müssen entsprechend angepasst werden.
Wenn klimaphysiologische oder z.B. olfaktorische Aspekte (z.B. Wärmelasten, Schadstoffabfuhr bedingt durch Anästhesieverfahren oder extreme Geruchsbelästigungen) die Installation einer RLT-Anlage erfordern, so genügt eine zentrale Filtrierung der Zuluft mit einer F9-Endstufe. Bei Bronchoskopieräumen kann es aus Gründen des Infektionsschutzes erforderlich sein, sie mit RLT-Anlagen auszustatten. Diesbezügliche Entscheidungen sollen gemeinsam mit dem zuständigen Krankenhaushygieniker getroffen werden.
2.5 Sterilgutaufbereitung
Aus Gründen der Infektionsprävention ist eine raumlufttechnische Versorgung der Abteilung nicht erforderlich. Wenn RLT-Anlagen aus klimaphysiologischen Gründen vorgesehen werden, so ist eine zentrale Filtrierung der Zuluft mit einer F9-Endstufe angemessen. Der Luftstrom wird den Komfort- und Prozessanforderungen innerhalb der räumlichen Gegebenheiten angepasst. Durch eine sinnvolle Raumluftführung mit Quellerfassung der Wärme- und Feuchtelasten kann die Luftrate tief gehalten werden.
2.6 Laboratorien
Aus Gründen der Infektionsprävention ist eine raumlufttechnische Versorgung der Räume nicht erforderlich. Es ist jedoch zu berücksichtigen, dass Laboratorien in grossen Krankenhäusern auch nachts in Betrieb sind und dass sich in hell beleuchteten Räumen bei Fensterlüftung Probleme mit angelockten Insekten ergeben können.
Zur Beachtung der Arbeitsschutzvorschriften wird auf die Regelwerke der jeweiligen Länder verwiesen.
3. Leitlinie zu Behaglichkeitsaspekten
3.1 Thermische Behaglichkeit und Raumluftfeuchte
Im Krankenhaus ist von einer leichten Bekleidung des Personals und der Patienten mit 0.5 clo auszugehen. Eine Ausnahme bildet die sterile OP-Bekleidung bei Wickelmänteln mit ca. 1,2 clo (clo ist die Einheit für den Wärmedämmwert der Bekleidung) [24].
Die für das Temperaturempfinden entscheidenden Aktivitätsgrade liegen zwischen 0,8 met für liegende Patienten, 1,2 met für Arbeiten im Sitzen, 1,6 met für leichte stehende Arbeit und 2,4 met für einen Operateur bei einem grossen orthopädischen Eingriff (met ist die Einheit für die stoffwechselbedingte Wärmeabgabe der Menschen) [25].
Im Winter erfordern diese Bedingungen eine operative (= empfundene, gemäss DIN 1946/2) Raumtemperatur (als Mittelwert der Strahlungstemperatur der Umgebungsflächen und der Raumlufttemperatur) von mindestens 22°C, wobei im Pflegebereich um 1-2°C höhere Temperaturen durchaus noch angemessen sind [26]. Am OP-Arbeitsplatz müssen Temperaturen zwischen 18°C und 24°C (ggf. bis 27°C in der Kinderchirurgie) jederzeit frei wählbar sein.
Im Sommer sind mit Ausnahme des OP-Arbeitsplatzes operative Raumtemperaturen bis 25°C ohne weiteres möglich. Bei Flächenkühlung kann die Raumlufttemperatur auch bis auf 26°C ansteigen, ohne dass der Behaglichkeitsbereich überschritten wird. Genügt der gemäss DIN 1946/2 erforderliche Aussenluftvolumenstrom nicht gleichzeitig zur Abfuhr der Raumwärmelasten, so soll in erster Linie die Möglichkeit der Bauteilkühlung angewendet werden.
Wegen der dampfdiffusionshemmenden Schutzkleidung des OP-Personals sollte die maximale relative Raumluftfeuchte den Wert von 50% r.F. nicht überschreiten. Für alle übrigen Krankenhausräume ist keine Entfeuchtung notwendig. Wegen der guten Luftfiltrierung und der staubarmen Raumluft kann im Winter für die meisten Krankenhausräume auf eine Befeuchtung verzichtet werden. Dort, wo befeuchtet wird, kann der Zielwert auf 30% r.F. beschränkt werden [27].
3.2 Begrenzung von Gaskonzentrationen
Grundsätzlich gelten die arbeitsmedizinischen Sicherheitsaspekte, die zu den Lüftungsbedingungen in Desinfektions- und Lösungsmittellagern führen. Für OP-Räume soll zur Begrenzung der Gefahr, die von Anästhesiegasen ausgeht, der Aussenluftstrom zwischen 800 m³/h und 1200 m3/h betragen. Dabei ist der höhere Außenluftstrom erforderlich bzw. anzustreben, wenn aufgrund der Raumluftströmung in der Nähe des Arbeitsplatzes vom Anästhesiepersonal eher von einer schlechten Luftdurchspülung auszugehen ist. Bei OP-Räumen mit grossen TAV-Decken ist der geringere Wert ausreichend.
Für Aufwachräume werden wegen der andauernden Abatmung von Narkosegasen pro Bett 150-200 m³/h Aussenluft empfohlen, was in der Regel zu einer mechanischen Lüftung führt [28].
Genügt dieser Aussenluftvolumenstrom nicht gleichzeitig zur Abfuhr der Raumwärmelasten, so soll in erster Linie die Möglichkeit der Bauteilkühlung angewendet werden.
4. Leitlinie zu Betriebsaspekten
Bauliche Voraussetzungen dienen als Grundlage für heizungs-, lüftungs- und klimatechnische (HLK-)Anlagen, die eine angemessene Behaglichkeit bei kostengünstiger Betriebsweise sicherstellen sollen. Bei der Bauplanung sind daher von Seiten der HLK-Planung die notwendigen Voraussetzungen mit Nachdruck einzubringen und die Umsetzung im Entwurf zu verfolgen.
Unter der Voraussetzung, dass RLT-Anlagen nach den heutigen Vorstellungen hygienisch einwandfrei gebaut sind (VDI 6022), bestehen für Krankenhausanlagen keine besonderen technischen und energetischen Anforderungen. Die vergleichsweise durchgehende Nutzung und die erhöhten Raumtemperaturen sprechen für den Einsatz von mechanischen Grundlüftungsanlagen mit Wärmerückgewinnung.
Der Betrieb der patientenorientierten lokalen Massnahmen (z.B. TAV) kann auf die Nutzungsdauer beschränkt werden. Vorgeschlagen wird eine Betriebsreduktion auf ca. 30-25%, um immer noch einen kontrollierten Betrieb aufrechterhalten zu können. Die Stromkosten gehen nahezu mit der dritten Potenz des Volumenstromes zurück und sind damit kaum relevant. Der Energiebedarf für die Temperaturkontrolle (Heizen, Kühlen) wird proportional reduziert und die Befeuchtung kann gänzlich abgestellt werden.
Bei der Umsetzung der Auflagen für den baulichen Brandschutz sollte im Krankenhaus bei der Planung darauf geachtet werden, dass durch ein aufgeteiltes und brandgedämmtes Kanalnetz ein Minimum an Brandschutzklappen notwendig wird.
Bei OP Betrieb muss die Temperatur des Zuluftstromes stets mindestens 0,5 K unter der Umgebungstemperatur liegen. Andernfalls ist die dynamische Schutzbereichshaltung gefährdet.
Dies bedeutet, dass mit TAV-Auslässen nicht geheizt werden kann.
5. Leitlinie zu Schulungsaspekten
In den lokal überschaubaren Zonen mit krankenhausspezifischen RLT-Anlagen lassen sich auch Personalschulungen einprägsam durchführen. Bei dem beschriebenen Raumströmungskonzept und den Überströmstrukturen kann unter Zuhilfenahme von Rauchröhrchen das reinraumgerechte Verhalten von Personen im Grenzbereich der dynamischen Abschirmung sehr gut demonstriert werden. Auch die statische Schutzdruckhaltung lässt sich bei Einzelräumen mit Rauchröhrchen gut darstellen. Für Funktionseinheiten mit reinraumtechnischen Anforderungen an das Personal hinsichtlich reinraumgerechter Kleidung und reinraumgerechtem Verhalten soll der zuständige Krankenhaushygieniker Festlegungen treffen.
6. Leitlinie zu Funktionsprüfungsaspekten
6.1 Grundsätzliche Anforderungen an TAV-Decken
In Räumen mit höchsten Anforderungen an die Luftreinheit sind einheitliche und verifizierbare Funktions- und Qualitätsgarantien für TAV-Deckenauslässe notwendig. Diese müssen in periodischen Abständen überprüft werden können. Es ist nicht ausreichend, die Eignung einer TAVDecke nur auf der Basis einer Typprüfung nachzuweisen. Die erreichbare Schutzbereichsgrösse und die Luftreinheit unter TAV-Decken wird erheblich von ihrer Anordnung im Raum, der Art und Anordnung der OP-Leuchten unter der Decke und in geringerem Masse vom OP-Personal und sonstigen Lasten im Raum beeinflusst. Aus diesem Grund ist schon bei der Auftragsvergabe eine Mindestgrösse und Mindestabschirmleistung für den Schutzbereich zu vereinbaren und eine genaue Lastenanordnung, bei der diese Abschirmleistung noch erreicht werden soll, festzulegen.
Hinsichtlich der möglichen Gestaltung der Lasten wird auf die Untersuchungen und Empfehlungen in [29] verwiesen. Zur Messung der Abschirmleistung ist die in der Reinraumtechnik übliche Partikelzähltechnologie anzuwenden.
6.2 Technische Abnahme bei Inbetriebsetzung und periodischer Überwachung
Voraussetzung für die Abnahme ist der bestandene Filterdichtsitztest und der Lecktest nach VDI 2083/3 (Messtechnik in der Reinraumtechnik) und der Nachweis der Regelungsstabilität der Anlage, die im Nennlastfall und im Stützbetrieb vorzunehmen ist. Filterdichtsitz- und Lecktest werden mindestens alle zwei Jahre bzw. nach Eingriffen an der Endfilterstufe wiederholt.
Bei der Geräuschmessung soll der Schalldruckpegel bei voller Leistung mit produktspezifischem Nennluftstrom in Feldmitte auf einer Höhe von 1.75 m ü. FB den Wert von 48 dB(A) nicht überschreiten; über dem Anästhesiearbeitsplatz soll ein Wert von 45 dB(A) nicht überschritten werden.
Bei der strömungstechnischen Überprüfung wird der erreichte Schutzbereich der OP-Zuluftdecke mit Hilfe von Partikelmessungen innerhalb und ausserhalb vom Schutzbereich festgestellt. Das Abnahmeverfahren ist in [29] beschrieben. Die Abnahme wird vom zuständigen Krankenhaushygieniker begleitet und beurteilt.
6.3 Hygienische Abnahme bei Inbetriebsetzung und periodischer Überwachung
Voraussetzung für die hygienische Abnahme ist die bestandene technische Abnahme und die erfolgte Grundreinigung. Die Abnahme umfasst eine Begehung der RLT-Anlagen und der von den RLT- Anlagen versorgten Räume, sowie die hygienische Untersuchung der RLT- Anlagen in allen hygienisch relevanten Bereichen.
Die periodische Überprüfung der Strömungsverhältnisse entlang der Randzone mittels Strömungsprüfröhrchen soll mindestens vierteljährlich während des OP-Betriebes (mit den natürlichen Wärmelasten) wiederholt und vom zuständigen Krankenhaushygieniker stichprobenweise begleitet und beurteilt werden (Kontrolleffekt plus Lerneffekt für das reinraumgerechte Arbeiten des OP-Personals).
Über die Notwendigkeit von mikrobiologisch-hygienischen Kontrollen nach der technischen Abnahme und während des laufenden Betriebes entscheidet der zuständige Krankenhaushygieniker [30].
Anhang
[1] Kappstein, I., Literaturübersicht über die Bedeutung der Luft als Erregerreservoir im OP-Gebiet, Begleitendes Dokument zur vorliegenden Leitlinie, 2001
[2] Meierhans, R., Radikales Umdenken in der Klimatechnik – auch im Krankenhaus, Hyg Med 24. Jahrgang 1999 – Heft 4
[3] Külpmann, R., Meierhans, R., Wirtschaftlichkeitsvergleich von Operationsraum- Klimatisierungskonzepten, KI Luft- und Kältetechnik 3/2001
[4] Die europäische Norm EN 779 regelt das Prüfverfahren und die Klasseneinteilung für Grob- und Feinstaubfilter. Als Information für die praktische Anwendung von Filtern in der Raumlufttechnik wird die SWKI-Richtlinie 96-4 „Richtlinie für die Verwendung von Filtern in Lufttechnischen Anlagen“ empfohlen (www.swki.ch).
[5] Bei konstant gehaltenem Volumenstrom steigen Druckverlust und Stromverbrauch für die erhöhte Ventilatorarbeit. Eine sorgfältige Betriebsführung verfolgt den Druckverlustanstieg und ermittelt den optimalen Zeitpunkt für den Filterwechsel (Gegenüberstellung des Stromverbrauchs und der Filterersatzkosten).
[6] Möritz und Rüden beschreiben in „Verhalten von Mikroorganismen auf Luftfiltern“ einen möglichen Beitrag zum Sick-Building-Syndrom, der mit der Trockenhaltung der ersten Filterstufe verhindert werden kann. Als Massnahme kommen schmutzunempfindliche, gut zu reinigende Vorwärmer in Frage, die die Luft um ca. 2-3°C zu erwärmen haben und damit die relative Feuchte um ca. 15 % r.F. absenken.
[7] Die Güteklasse C schreibt vor, dass pro m2 Oberfläche des Luftleitungssystems bei 400 Pa Überdruck nicht mehr als 0.15 l/s/m2 verloren gehen dürfen.
[8] Die Lüftungseffektivität beschreibt, wie schnell eine Kontamination von der Quelle zur Abluftöffnung transportiert wird. Eine hohe Lüftungseffizienz wird durch das Quelluftprinzip erreicht.
[9] Der technische Rapport der Arbeitsgruppe 7 des technischen Komitees 156 des CEN (Centre Europeen de Normalisation, Bruxelles) prEN1752 gibt für drei Komfortkategorien Empfehlungen für personenbezogene Aussenluftraten. Für den Krankenhausbetrieb werden durch die vorliegende Hygieneleitlinie sinngemäss folgende Werte empfohlen:
• Therapie- und Untersuchungsräume 50 m3/h P
(Rauchverbot)
• Allgemeine Räume 36 m3/h P
(Rauchverbot) (Excellent air quality)
• Raucherräume 75 m3/h P
(100 % Raucher) (Typical air quality)*
• Psychiatrie 75 m3/h P
(100 % Raucher) (Typical air quality)*
* Bei nur 40 % Raucher wird „Excellent air quality“ erreicht.
[10] Unter Bauteiltemperierung versteht man Flächen, in die Rohre eingelegt sind, durch die geheiztes bzw. gekühltes Wasser fliesst. Die erforderliche Wassertemperatur richtet sich nach der gewünschten Raumtemperatur.
[11] Räume mit dynamisch abgeschirmten Schutzbereichen oder mit statischer Schutzdruckhaltung sind zunächst dadurch gekennzeichnet, dass der jeweils eingebrachte Zuluftvolumenstrom höher ist als der abgeführte Abluftstrom. Der Unterschied besteht zwischen beiden darin, dass bei der dynamischen Schutzbereichshaltung der zu schützende Bereich grossflächig von turbulenzarmer und keimfreier Zuluft überströmt wird. Bei der statischen Schutzdruckhaltung wird dagegen keine Vorgabe hinsichtlich der Art der raumseitigen Zulufteinbringung gemacht, z.B. kann auch die meist kostengünstigere, aber auch hinsichtlich ihrer erzielbaren Luftreinheit ungünstigere Zulufteinbringung nach dem Mischluftprinzip realisiert werden.
[12] Der Turbulenzgrad beschreibt die Standardabweichung der mittleren Strömungsgeschwindigkeit. Für das Wärme- bzw. Kälteempfinden (das durch den Wärmefluss an der Hautoberfläche wahrgenommen wird) spielt der Turbulenzgrad eine wichtige Rolle, da er die Intensität der Wärmeübertragung an der Hautoberfläche wesentlich beeinflusst. Siehe auch DIN 1946/2.
[13] H.-M. Seipp et al; Operative Reinraumtechnik Teil 1: Partikelreduktionsfaktoren zur Bewertung der Schutzfunktion installierter Laminar-Airflow-Zuluftdeckensysteme
[14] Die europäische Norm EN 1422 regelt das Prüfverfahren und die Klasseneinteilung für Schwebstofffilter. . Als Information für die praktische Anwendung von Filtern in der Raumlufttechnik wird die SWKI-Richtlinie 96-4 „Richtlinie für die Verwendung von Filtern in Lufttechnischen Anlagen“ empfohlen (www.swki.ch).
[15] Um ein allfälliges Leck zuverlässig aufzuspüren muss die gesamte Filterabströmfläche, inklusive der Anpressvorrichtung sorgfältig abgescannt werden. Die Vorschubgeschwindigkeit richtet sich nach der Höhe der Rohluftkonzentration, der Filterklasse und dem klassenspezifischen Leckkriterium. Massgebend ist die VDI-Richtlinie 2083/3.
[16] Luftschleusen bestehen im allgemeinen aus einem kleinen Korridor mit zwei Türen, die sich nicht gleichzeitig öffnen lassen. Dadurch wird beim Durchschreiten der Schluesse eine unkontrollierte Überströmung von Luft zwischen den zwei Raumzonen verhindert. Die sogenannte aktive Schleuse verfügt im Gegensatz zur passiven Schleuse über eine eigene Luftabsaugung, um zu verhindern, dass kontaminierte Luft der einen Zone in die andere Zone gelangen kann.
[17] Leclair JM, Zaia JA, Levin MJ, Congdon RG, Goldman DA. Airborne transmission of chickenpox in a hospital. New England; Journal of Medicine 1980; 302: 450-453
[18] Gustafson TL, Lavely GB, Brawner ER Jr, Hutcheson RH Jr, Wright PF, Schaffner W. An outbreak of airborne nosocomial varicella. Pediatrics 1982; 70 : 550-556
[19] Centers for Disease Control and Prevention. Management of patients with suspected viral hemorrhagic fever. Morbidity and Mortality Weekly Report 1988; 37: 1-16
[20] Centers for Disease Control and Prevention. Guidelines for preventing the transmission of Mycobacterium tuberculosis in health care facilities, 1994. Morbidity and Mortality Weekly Report 1994; 43: 1-132
[21] Centers for Disease Control and Prevention. Notice to readers update: Management of patients with suspected viral hemorrhagic fever – United States. Morbidity and Mortality Weekly Report 1995; 44: 475-479
[22] Garner JS and the Hospital Infection Control Practices Advisory Committee. Guideline for isolation precautions in hospitals. Infection Control and Hospital Epidemiology 1996; 17: 53-80
[23] Centers for Disease Control and Prevention. Guidelines for preventing opportunistic infections among hematopoietic stem cell transplant recipients. Morbidity and Mortality Weekly Report 2000; 49: 1-125
[24] clo Mass für den Dämmwert der Kleidung prEN 1752
[25] met Mass für die Aktivität der Personen prEN 1752
[26] Operative Temperatur (empfohlene Temperatur) als arithmetischem Mittelwert aus der Raumlufttemperatur und der mittleren Umschliessungsflächentemperatur
[27] SUVA (Schweizerische Unfallversicherungsanstalt): Umgang mit Anästhesiegasen;Arbeitsmedizin 1996; 29
[28] Eidgenössisches Bundesamt für Energie, Merkblatt Luftbefeuchtung, EDMZ, 1998
[29] Külpmann, R., Abnahmevorschlag für TAV-Lüftungsdecken in OP-Räumen, Proceedings DGKH, 6. Internationaler Kongress, Berlin 2002
[30] Mangram AJ, Horan TC, Pearson ML, Silver LC, Jarvis WR and the Hospital Infection Control Practices Advisory Committee. Guideline for prevention of surgical site infection, 1999. Infection Control and Hospital Epidemiology 1999; 20: 24
* Mitglieder des Arbeitskreises AK-RLT: Heidemarie Juras, Dr. med., Senatsverwaltung für Gesundheit und Soziales, Berlin DGKH
Ines Kappstein, Prof. Dr. med., Klinikum Rechts der Isar, Abt. Infektionshygiene, München DGKH
Herbert Getreuer, Dr. phil., Magistrat der Stadt Wien, Institut für Umweltmedizin, Wien ÖGHMP
Ulrich Junghannß, Prof. Dr. oec. troph., Fachhochschule Anhalt, Mikrobiologie, Köthen DGKH
Axel Kramer, Prof. Dr. med., Universität Greifswald, Hygieneinstitut DGKH
Rüdiger Külpmann, Prof. Dr. Ing., Technische Fachhochschule Berlin, Versorgungs- und Energietechnik DGKH
Walter Koller, Univ. Prof. Dr. med., AKH, Klinische Abteilung für Krankenhaushygiene, Wien, ÖGHMP
Robert Meierhans, Dipl. Ing., Meierhans & Partner AG, Beratende Ingenieure, Fällanden/ Zürich (Vorsitz) DGKH
Manfred Rotter, Univ. Prof. Dr. med., Universität Wien, Hygieneinstitut, Wien ÖGHMP
Christian Ruef, PD Dr. med., UniversitätsSpital, Spitalhygiene, Zürich SGSH
Hans-Martin Seipp, Dr. med., Staatliches Untersuchungsamt (SUAH), Hessen DGKH
Friedrich Welcker, Dipl. Ing., Medizinal- Lebensmittel- und Veterinäruntersuchungsamt, Erfurt DGKH
Heinz-Peter Werner, Prof. Dr. med., Hyg Cen, Zentrum für Hygiene, Schwerin DGKH
Klaus-Dieter Zastrow, Dr. med., Humboldt KH, Institut für Hygiene und Umweltmedizin, Berlin DGKH
Literaturübersicht
über die Bedeutung der Luft als Erregerreservoir für postoperative Infektionen im OP-Gebiet, Ines Kappstein
Zum Download als PDF

